Rygg
Inspeksjon, Aktiv, Passiv, Isometrisk, Palpasjon.
Podcast & Anki
Fokusområder
- Inspeksjon: Holdning, kurver, symmetri, bekkenstilling, muskelstatus. Landemerker (C7, Th3, Th7, Th12, L4/L5, L5/S1). Klinikk: skoliose (Cobb-vinkel, tiltak), Scheuermann.
- Aktiv bevegelse: Fleksjon, ekstensjon, sidebøy, rotasjon. Vurdere smerte, stråling, gibbus, fingertupp–gulv, Schober. Nevrologisk screening (L2–S1).
- Passiv bevegelse: Thorakal rotasjon, ekstensjon, hoftefleksjon (skille hofte/lumbal), SI-kompresjon.
- Isometrisk bevegelse: Sidebøy, rotasjon, fleksjon, ekstensjon – differensiere muskel vs. fasett/skive.
- Palpasjon: Interkostaler, rhomboidei, erector spinae, quadratus lumborum, gluteus medius. Klinikk: tendinopati gluteus medius, spondylolistese, lig. iliolumbale, refererte smerter.
- Spesialtester:
- Toraksekskursjon (< 3 cm → inflammatorisk).
- Springtest (hypo-/hypermobilitet, smerte).
- Schober (< 5 cm → redusert bevegelighet).
- Nervestrekktester: Slump, SLR/Bragard, omvendt Lasègue.
- Nevrologiske nøkkelundersøkelser L2–S2 (kraft, sens, refleks).
- Kliniske bilder: Prolaps, radikulopati, cauda equina, droppfot, spinal stenose, nevrogen vs. vaskulær claudicatio.
- Vurdering: Integrere funn → skille lokal vs. radikulær smerte, mekanisk vs. inflammatorisk, vertebral vs. visceralt. Algoritme for tiltak og røde flagg.
Viktige kunnskaper og ferdigheter
Forstå
- Normal rygganatomi, kurver og landemerker.
- Patofysiologi: skoliose, Scheuermann, prolaps, stenose, spondylolistese, inflammatorisk ryggsykdom.
- Nevrologi: myotomer, dermatomer, refleksbaner L2–S2.
- Differensiering: kapsulært vs. ikke-kapsulært mønster, mekanisk vs. inflammatorisk, nevrogen vs. vaskulær claudicatio.
Utføre
- Systematisk inspeksjon og bevegelsestesting (aktiv, passiv, isometrisk).
- Palpasjon av muskulatur, ligamenter og ledd.
- Standardiserte spesialtester (Schober, spring, toraksekskursjon, SLR, slump, SI-kompresjon).
- Nevrologisk nøkkelstatus L2–S2 (kraft, sens, refleks).
Vurdere
- Integrere funn til helhetlig klinisk bilde.
- Identifisere røde flagg (cauda equina, tumor, infeksjon, fraktur).
- Skille mellom vertebrogene og ikke-vertebrogene årsaker.
- Vurdere behov for bildediagnostikk, akutt henvisning eller konservativ behandling.
Inspeksjon
- Vurder kroppsholdning, gangmønster, hvordan pasienten setter seg/reiser seg fra stol, om ryggbevegelse utløser smerter og om pasienten opplever kraftsvikt i underekstremitetene.
- Ta stilling til om det foreligger normale akser og kurver i ryggen, skoliose, bekkenskjevhet og normal paraspinal muskulatur.
Se på pasienten når han:
- Reiser seg opp
- Går
- Setter seg
- Kler av og på seg
- Akser (skoliose?)
- Krumninger (cervikal lordose, thorakal kyfose, lumbal lordose)
- Symmetri
- Muskelatrofi/hypertrofi
- Benlengdeforskjell (bekkensenkning?)
Thorakalt
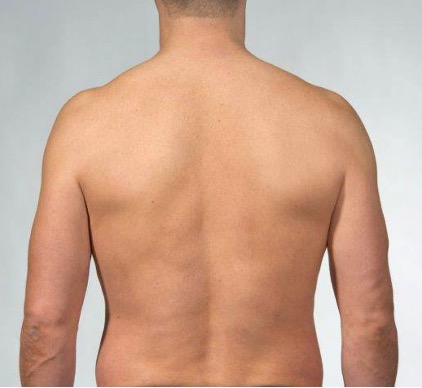
Inspeksjon bakfra. Se etter akser og kurver i ryggen. Noter tegn til atrofi eller hypertrofi i ryggmuskulatur. Noter om det foreligger tegn til skoliose. Noter om det er normal torakal kyfose.
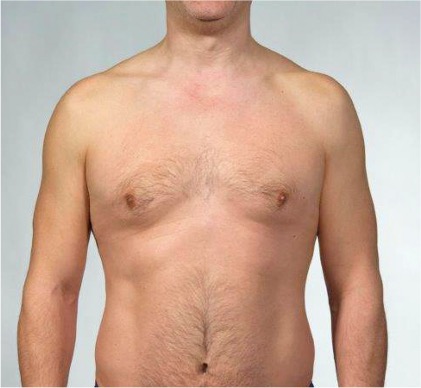
Inspeksjon forfra. Se etter symmetri i thoraks. Noter om det er tegn til atrofi eller hypertrofi i brystmuskulaturen.
Lumbalt
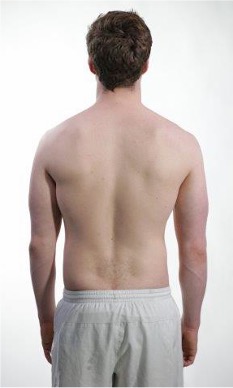
Inspeksjon bakfra. Se etter akser og kurver i ryggen. Noter tegn til atrofi eller hypertrofi i ryggmuskulatur. Noter om det foreligger tegn til skoliose. Noter om det er normal lumbal lordose.
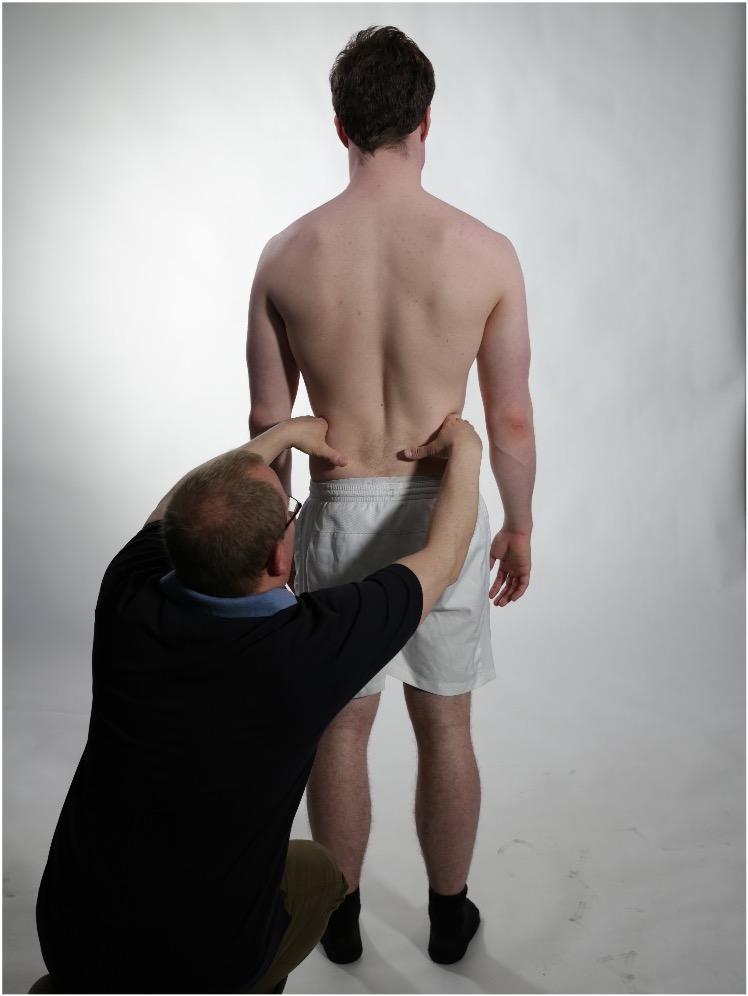
Sjekk bekkenstilling og noter om det foreligger en bekkenskjevhet.
Thorakal skoliose
Lumbal skoliose
Vurder om det foreligger tegn til strukturell skoliose. Vær særlig oppmerksom på dette ved undersøkelse av ungdom med ryggsmerter.Målet med undersøkelsen er å diagnostisere tilstanden, og ut fra kliniske funn vurdere om videre utredning er nødvendig. Et første skritt i utredningen er å henvise til røntgen skolioseopptak for å avklare hvor stor Cobbs vinkel er. Verdien på Cobbs vinkel avgjør hvordan pasientene skal følges opp
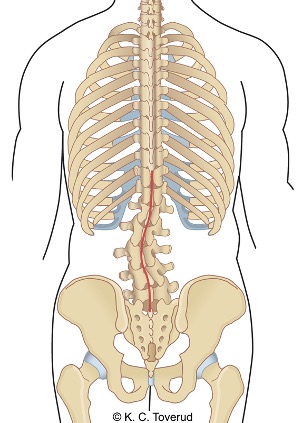
Cobbs vinkel
Cobbs vinkel måles ved å trekke to parallelle linjer fra de to mest vinklede ryggvirvlene i skoliosekurven og oppføre kryssende linjer perpendikulært på disse to parallelle linjene. Vinkelen som dannes mellom de to parallelle linjene og de perpendikulære linjene kalles Cobbs vinkel.
Cobb vinkel og behandling av skoliose
- Cobb vinkel < 25 grader: Vanligvis ingen behandling, observasjon med kontroller hver 6. måned ved gjenværende vekst
- Cobb vinkel > 25 grader og gjenværende vekst: Vanligvis korsettbehandling
- Cobb vinkel > 45-50 grader: Vanligvis operasjon
- Når man er utvokst vil en skoliose på < 50 grader vanligvis ikke forverres
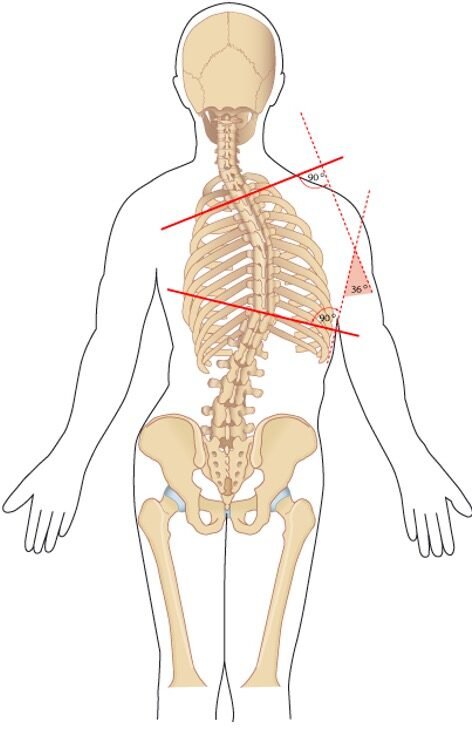
Økt thorakal kyfose, vurder Scheuermann sykdom
Ved økt torakal kyfose må man vurdere om det foreligger Scheuermanns sykdom. Kileformet virvelkorpus kan gi økt thorakal kyfose.
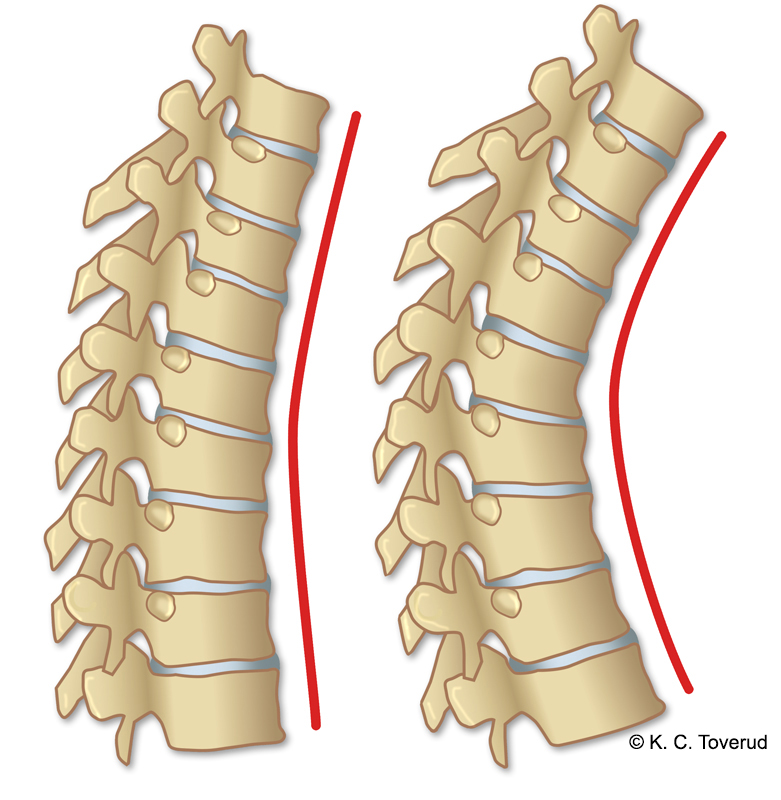
Juvenil osteokondrose hvor tre eller flere ryggvirvler har en kilefasong på 5 grader eller mer og med utvikling av thorakal kyfose.
Opptrer oftest hos gutter mellom 13 og 16 år, mot slutten av vekstperioden. De fleste har lite smerter eller ubehag.
Klinikk: Skoliose
- Screening og funn:
- Strukturell skoliose: Gibbus (rib hump) ved fleksjon, bekkenskjevhet, trunk shift, asymmetri i skulder/hoftekam.
- Ungdom: Vær særlig oppmerksom på udiagnostisert idiopatisk skoliose ved ryggsmerter.
- Utredning og oppfølging:
- Rtg. skolioseopptak: Mål Cobbs vinkel fra de mest vinklede virvler; trekk perpendikulære linjer og mål vinkelen.
- Tiltak etter Cobbs vinkel:
- < 25°: Observasjon; kontroll hver 6. måned ved gjenværende vekst.25° med vekst: Korsettbehandling.
- 45–50°: Vurder operasjon.
- Utvokst < 50°: Vanligvis ikke progresjon.
Klinikk: Torakal kyfose (Mb. Scheuermann)
- Kjennetegn og mekanisme:
- Juvenil osteokondrose: Minst tre kileformede virvler (≥ 5°) i thorakalcolumna gir økt kyfose.
Aktive bevegelser
- Vurder
- Ta stilling til
Fokusområde: Bevegelighetsutslag, smerteprovokasjon, strålesymptomer og bevegelsesmønster.
- Ekstensjon 25–45°:
- Utførelse: Mageleie eller stående; be om maksimal ryggstrekk.
- Funn: Sentral lumbalsmerte (fasett/ligament/skive), radikulær utstråling ved foraminal irritasjon/stenose.
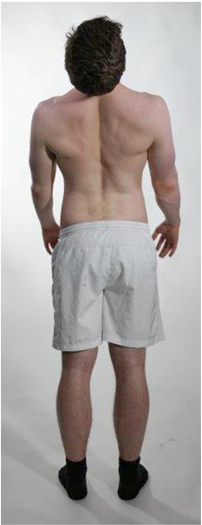
- Fleksjon 80–90°:
- Bakfra: Se etter gibbus (rotasjonsdeformitet) – typisk ved strukturell skoliose.
- Fra siden: Vurder jevn segmentell bevegelighet og hvor mye tas ut i hofter; mål fingertupp–gulv-distanse i cm.
- Tolkning: > 10 cm kan indikere redusert lumbal fleksjon; sammenhold med Schober.
- Sidefleksjon 20–40°:
- Utførelse: Stående; bøy til hver side.
- Funn: Fingertuppers nivå mot kne, sideforskjell, reproduksjon av benstråling (foraminal stenose/resess).
- Rotasjon 45°:
- Utførelse: Stående; kombinert hofte–lumbal–thorakal rotasjon.
- Funn: Utslag, smerte i thorax/lumbal; asymmetri kan peke mot kostovertebral/fasettengasjement.
- Orienterende nevrologisk kraftscreening:
- Knefleksjon: Screening for L2–3.
- Helgange: Screening for L4–5.
- Tågange/tåhev på ett ben: Screening for L5–S1.
Ekstensjon
Fleksjon thorakalt 20-45°

Fleksjon lumbalt 80-90°

Sidefleksjon 20-40°

Rotasjon
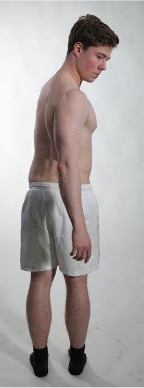
Kraft knebøy
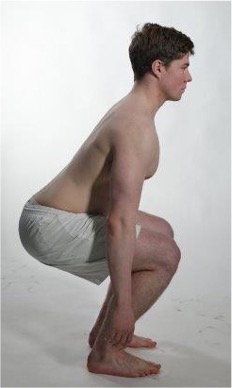
Screeningtest for kraft knefleksjon. Ledd i orienterende nevrologisk undersøkelse sinalnerve L2-3.
Kraft helgange
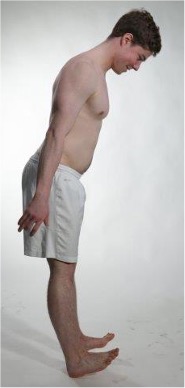
Screeningtest for kraft helgange. Ledd i orienterende nevrologisk undersøkelse spinalnerve L4-5.
Kraft tågange

Kraft «TipToe»

Screeningtest for kraft tå gange. Ledd i orienterende nevrologisk undersøkelse spinalnerve L5-S1.
Testegenskaper: Sens 73, Spec 77, LR+3,15, LR-0,35
Trendelenburg test
Testes i ett-ben stående
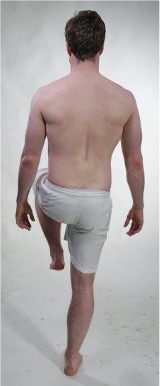
Positivt Trendelenburg tegn
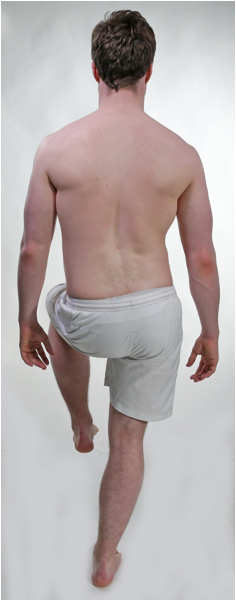
Trendelenburg tegn
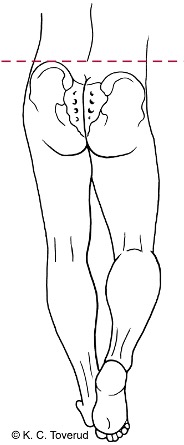
- Positiv test
- Dersom bekkenet på ikke-vektbærende ben synlig synker ned
- Ved positiv test er det vikt i muskelkraft på stand benet, M. gluteus medius (spinalnerve L5)
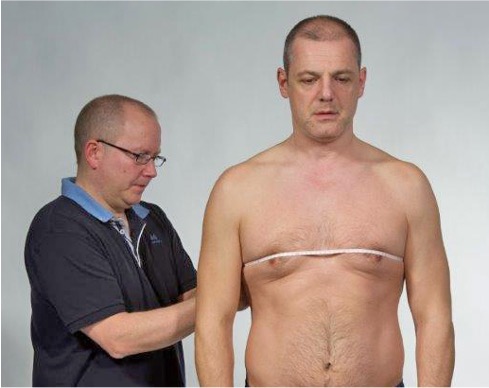
Thorakseskursjon ekspirasjon
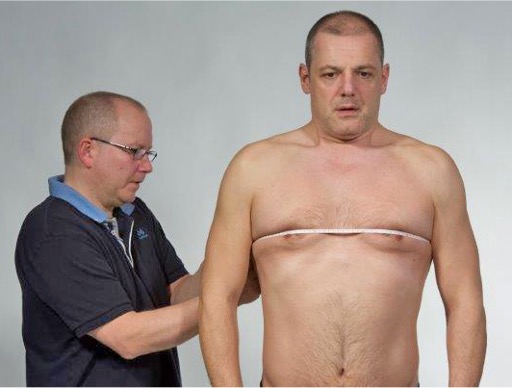
Thorakseskursjon inspirasjon, + 3 cm
Passive bevegelser
- Vurder
- Ta stilling til
Fokusområde: Endefølelse, smerte i ytterstilling og kildeidentifikasjon (thorakal, lumbal, hofte, SI-ledd).
- Torakal rotasjon (sittende):
- Utførelse: Stabiliser bekken; roter thorax; vurder sidelike utslag.
- Funn: Ytterstilling med lokal ryggsmerte eller utstråling mot thorax; taler for thorakal skive/fasett.
- Rotasjon med nakkefleksjon:
- Provokasjon: Øker duralt drag; smerteforverring ved thorakal skivelidelse; utstråling rundt thorax på rotasjonssiden.
- Passiv ekstensjon (mageleie):
- Utførelse: Pasienten løfter overkropp med hendene under seg; undersøkeren vurderer utslag og smerte.
- Funn: Sentral/bilateral smerte (fasett/skive/ligament) eller radikulær reaksjon ved foraminal påvirkning.
- Passiv hoftefleksjon (screening):
- Formål: Skille hoftekilde fra lumbal/sacroiliakale årsaker.
- Tolkning: Reproduksjon av lave rygg-/bekkensmerter → gå videre med full hofteundersøkelse.
- Iliosakralledd kompresjonstest (screening):
- Utførelse: Ryggleie; kryssede hender over SIAS; komprimer bekkenet posteriort.
- Biomekanikk: Kompresjon baktil i SI-leddet; åpning fortil.
- Funn: Unilateral/bilateral SI-smerte ved aktiv artritt/irritasjon → fortsett med SI-ledd testpanel.
Starter med å undersøke passiv rotasjon i thorakalcolumna med pasienten sittende på benk,
vurderer om sidelike bevegelsesutslag og om smerter i ytterstilling av bevegelsesutslaget og
om smertene stråler fram i brystet. Fleksjon i nakken kan forsterke smerteopplevelsen dersom
det foreligger en thorakal skivelidelse.
Rotasjon 45°
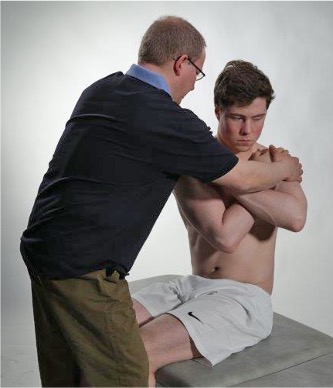
Start med å undersøke passiv rotasjon i torakalcolumna med pasienten sittende på benk. Vurder om bevegelsesutslag er sidelike, om det er smerter i ytterstilling av bevegelsesutslaget, og om smertene stråler frem i brystet eller er lokalisert i ryggen.
Rotasjon med nakkefleksjon

Rotasjon med nakkefleksjon kan forsterke smerte dersom det foreligger en torakal skivelidelse. Smertene har da typisk en utstrålende karakter fra rygg mot brystkassen, ofte lokalisert på den siden man roterer ryggen mot.
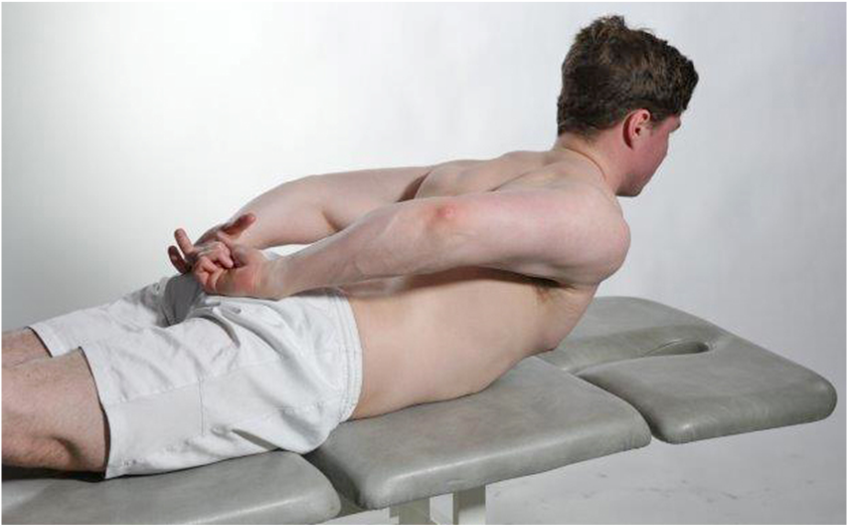
Ekstensjon 25-45°
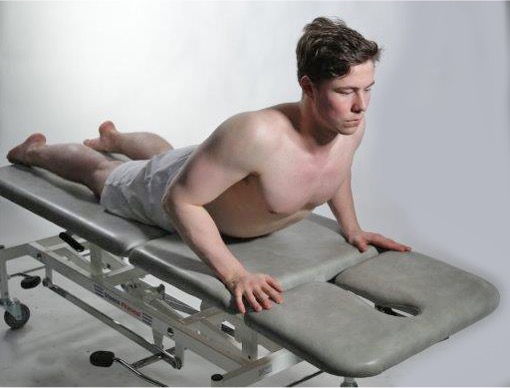
Passiv ekstensjon i rygg utføres enklest med pasienten i mageleie. Pasienten instrueres i å sette hendene under kroppen og løfte opp overkroppen. Det gir en passiv ekstensjon i rygg. Noter bevegelsesutslag og om bevegelsen utløser smerter.
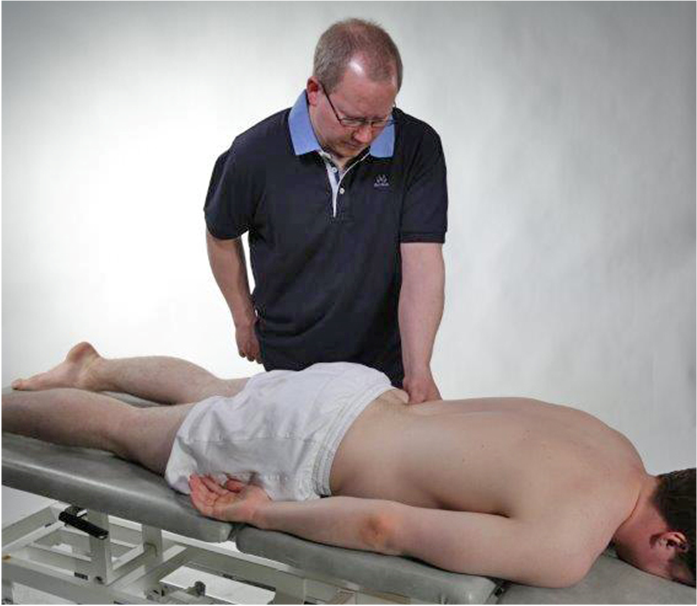
Springing test thorakalt
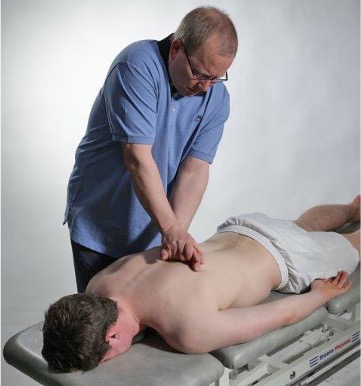
Spring test thorakalt og lumbalt gjennomføres for å sjekke om det er lokal smerte pga
degenerativ lidelse i fasettleddene eller om smerter kommer fra ligamentære strukturer.
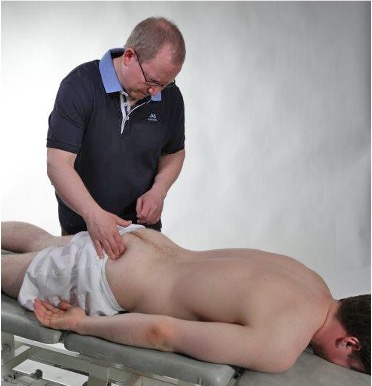
Iliosacralleddkompresjon
Iliosacraledds kompresjonstest og passiv fleksjon i hofteleddet gjennomføres som en
screening og ved negativ test redusere sannsynligheten for at lave ryggsmerter kommer fra
bekkenledd eller hofteledd.

Ønsker å redusere sannsynligheten for at ryggsmertene kommer fra bekkenleddet
Iliosacralledd kompresjon
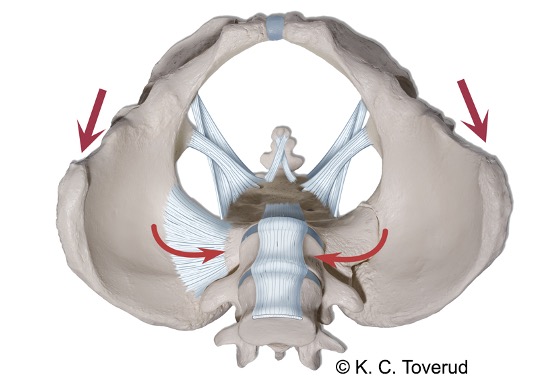
- Pasient i ryggleie
- Kryssende hender på spina iliaca anterior superior
- Komprimerer iliosacralleddet
- Registrerer unilateral eller bilateral smerte over bekkenleddet
Fleksjon hofte
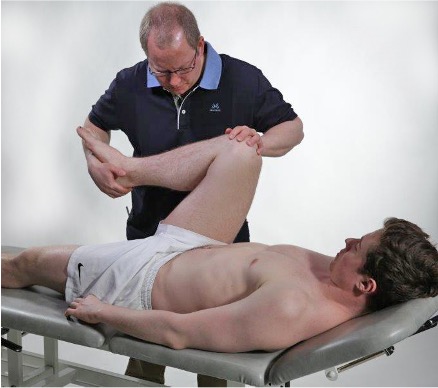
Fleksjon i hofteleddet brukes som en screeningtest. Testen brukes for å avklare om lave ryggsmerter eller bekkensmerter kan komme fra hofteleddet. Dersom passiv fleksjon i hofteleddet reproduserer pasientens smerte, går man videre med full undersøkelse av hofteleddet.
Ønsker å redusere sannsynligheten for at ryggsmertene kommer fra hofteleddet
Isometriske bevegelser
- Vurder
- Ta stilling til
Fokusområde: Screening av kraft og smerte for sammensatte muskelgrupper; ved positivt smertesvar må palpasjon målrettes.
- Sidefleksjon av rygg
- Utførelse: Stående ved siden av undersøkeren; støtte thorax; motstand mot motsatt skulder.
- Muskelbidrag: Longissimus thoracis, iliocostalis thoracis/lumborum, quadratus lumborum, obliquus internus/externus, iliopsoas.
- Tolkning: Laterale myalgier peker mot muskel; dyp interkostal/torakal smerte kan peke mot kostovertebral/fasett.
- Ryggrotasjon
- Utførelse: Sittende med kryssede armer; motstand mot begge skuldre.
- Muskelbidrag: Obliquus internus/externus; multifidi for segmental kontroll.
- Tolkning: Parasternal/interkostal smerte peker mot kostale strukturer; dyp midtlinje mot fasett/skive.
- Ryggfleksjon
- Utførelse: Sittende; støtte lår og sternum; motstand ved fleksjon.
- Muskelbidrag: Psoas major, rectus abdominis, obliquus internus/externus.
- Tolkning: Anterior lumbal smerte ved belastning kan peke mot skive/ligament; bukveggsmerter mot muskulatur.
- Ryggekstensjon
- Utførelse: Mageleie; stabiliser korsrygg; motstand over øvre rygg ved løft.
- Muskelbidrag: Longissimus, iliocostalis, multifidi, spinalis, semispinalis, interspinales.
- Tolkning: Lokal paraspinal smerte → myalgi/tendinopati; skarp sentral smerte → fasett/ligament; nevrologiske tegn krever videre testing.
Det gjøres en rask screening for å sjekke ut kraft og eventuelle smerter fra sammensatte
muskelgrupper som besørger bevegelse i kroppen. Ved positivt smertesvar må man gå mer i
detalj med papasjon av relevante muskelgrupper for å finne meir nøyaktig lokalisasjon av
smerter for eksempel. Etter overbelastning eller skade.
Palpasjon
- Vurder
- Ta stilling til
Fokusområde: Lokalisere smertekilder i thorakal/lumbal muskulatur, ledd og ligament.
- Interkostalmuskler:
- Funksjon: Externi øker thoraxvolum (inspirasjon); interni minsker (ekspirasjon).
- Funn: Ømhet ved respirasjon; økt tonus ved apikal pusting og skulderløfting.
- Rhomboideus minor/major:
- Funn: Interskapulære smerter; ømme knuter; krepitasjon ved scapulabevegelse.
- Processus spinosus og lig. interspinosi:
- Funn: “Hylle”/høydeforskjell (anterolisthesis) kan indikere spondylolyse/spondylolistese; lokal smerte over interspinale ligamenter med segmentnivå.
- Erector spinae:
- Teknikk: Palper lumbalt → thorakalt; vurder tonus, triggerpunkter, sideforskjell.
- Quadratus lumborum:
- Teknikk: Fra crista iliaca, lateralt for erector; dyp tommelpalpasjon.
- Funn: Lokal dypsmerte; ofte relatert til stående arbeid/rotasjon.
- Gluteus medius:
- Teknikk: Palper gluteal buken; test viljestyrt kontraksjon av maximus; finn festet kranialt/medialt for trokanter major.
- Funn: Ømhet over festet; posisjonssmerte ved sideleie/løping.
- Klinikk: Tendinopati i m. gluteus medius
- Klinikk: Smerter over trokanterområdet; trokanterbursitt er sjelden isolert og nesten alltid kombinert med tendinopati.
- Vurdering: Palpasjonsømhet over medius-festet; smerte ved isometrisk abduksjon; funksjonell svakhet (Trendelenburg).
- Klinikk: Spondylolistese
- Kjennetegn: Forskyvning av virvel, hyppigst L4–L5 og L5–S1.
- Årsaker: Degenerasjon i fasettledd eller medfødt defekt i bakre bue (pars/pediculus).
- Funn: Inspeksjon, palpasjon (“hylle”), ev. radikulære symptomer.
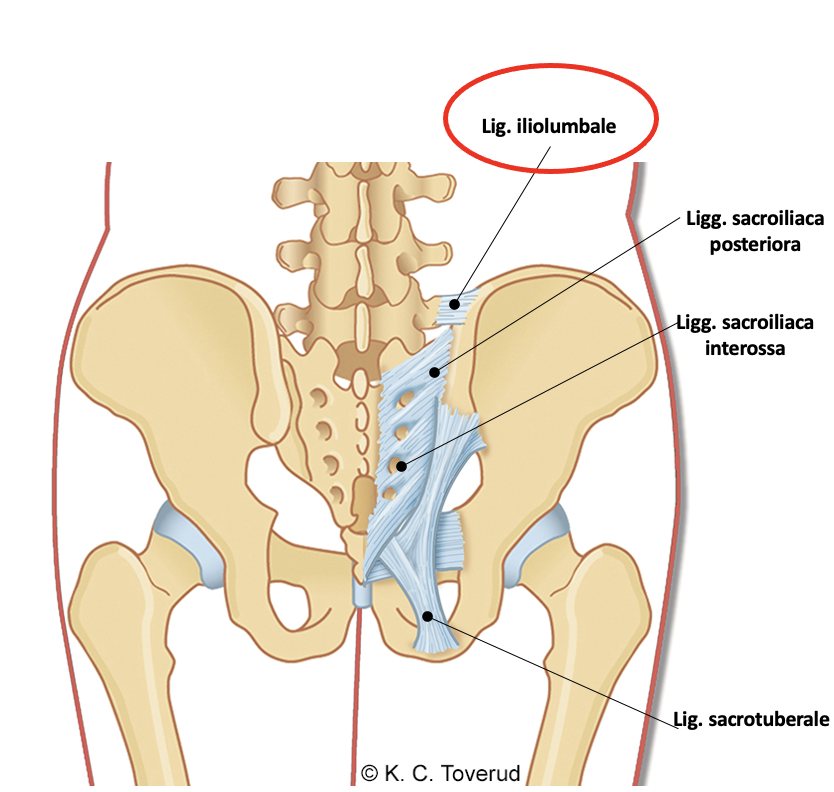
- Klinikk: Smerter fra ligamentum iliolumbale
- Klinikk: Lokal smerte fra L4-proc. transversus mot bekkenkant; oftest overbelastning, men kan følge direkte traume.
- Risikofaktorer: Hypermobilitet, uttalt lumbal lordose, svak kjerne.
- Provokasjon: Langvarig ståing; idrett med vridning og ytterstillinger (golf, tennis, volleyball).
- Differensialer: Fasettledd, spondylose, myalgi, spondylartropati.
- Klinikk: Refererte smerter
- Kilder: Kostovertebralledd, fasettledd, ligamenter, intervertebralskiver, muskulatur.
- Utbredelse: Thorakal til brystkasse; lumbal til bekken/lår. Systematisk palpasjon og spesifikke provokasjonstester hjelper avklaring.
Interkostalmuskulatur
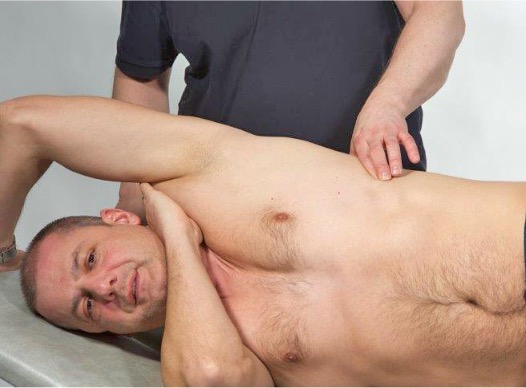
Svært mange voksne mennesker klarer ikke å puste med magen, og hever brystkassen og skuldrene når pusten skal trekkes inn. Denne belastningen er vi egentlig ikke laget for å tåle, og svært mange mennesker får da også smerter i disse musklene som løfter brystkassen.
Ved undersøkelse finner man som regel en pasient som klager over stikkende smerter, det foreligger avgrenset muskelspenning og det er uttalt ømhet i musklene dersom man trykker på brystkassen i det ømme området.
Interkostalmuskulatur
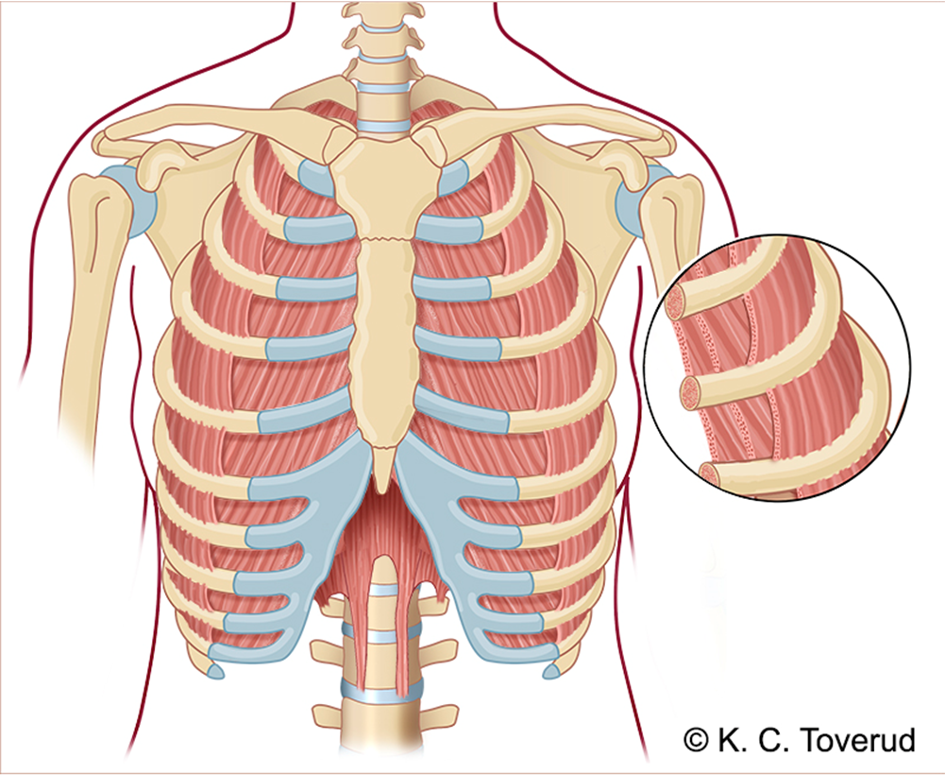
Mm. intercostales externi, N. thoracicus. Øker thoraxhulens volum ved å dra costa oppover – innpust.
Mm. intercostales interni, N. thoracicus. Minsker thoraxhulens volum ved å dra costa nedover – utpust.
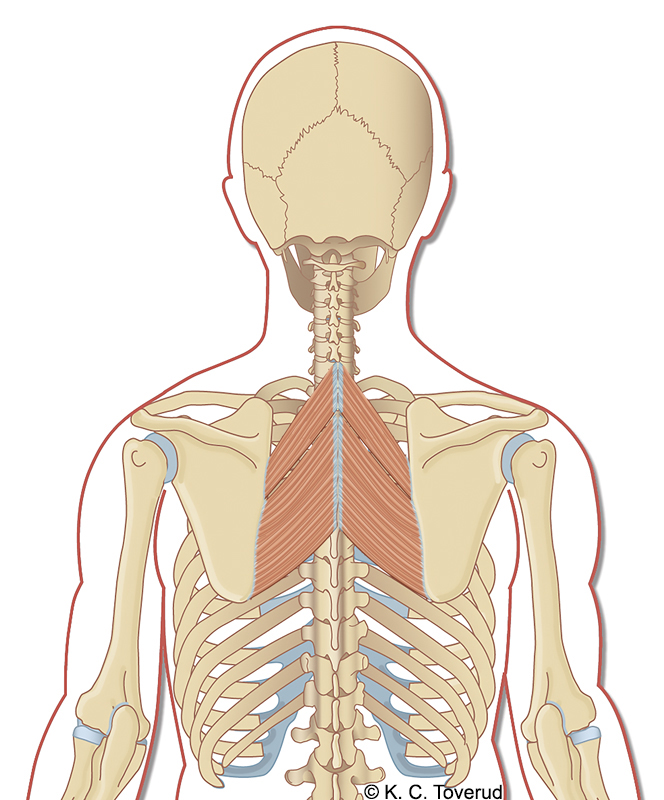
M. rhomboideus minor et major
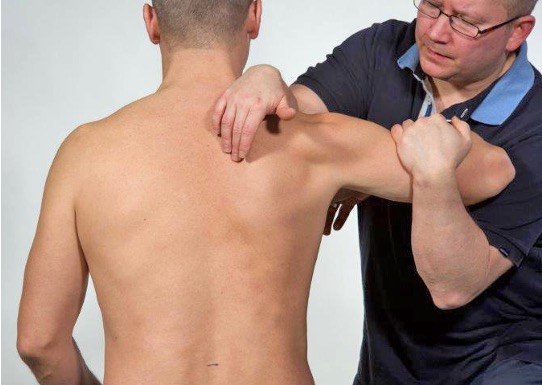
Spenninger i muskulaturen gir interscapulære smerter, ofte assosiert med bevegelse av skulderbladene eller i forbindelse med pusting. Ved undersøkelse påvises ofte ømme muskelknuter og krepitasjon når scapula beveger seg.
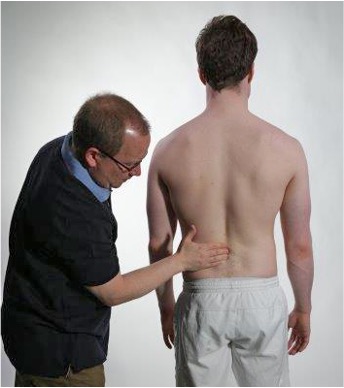
Processus spinosus
Steppdannelse?
Smerter?
Spondylolistese
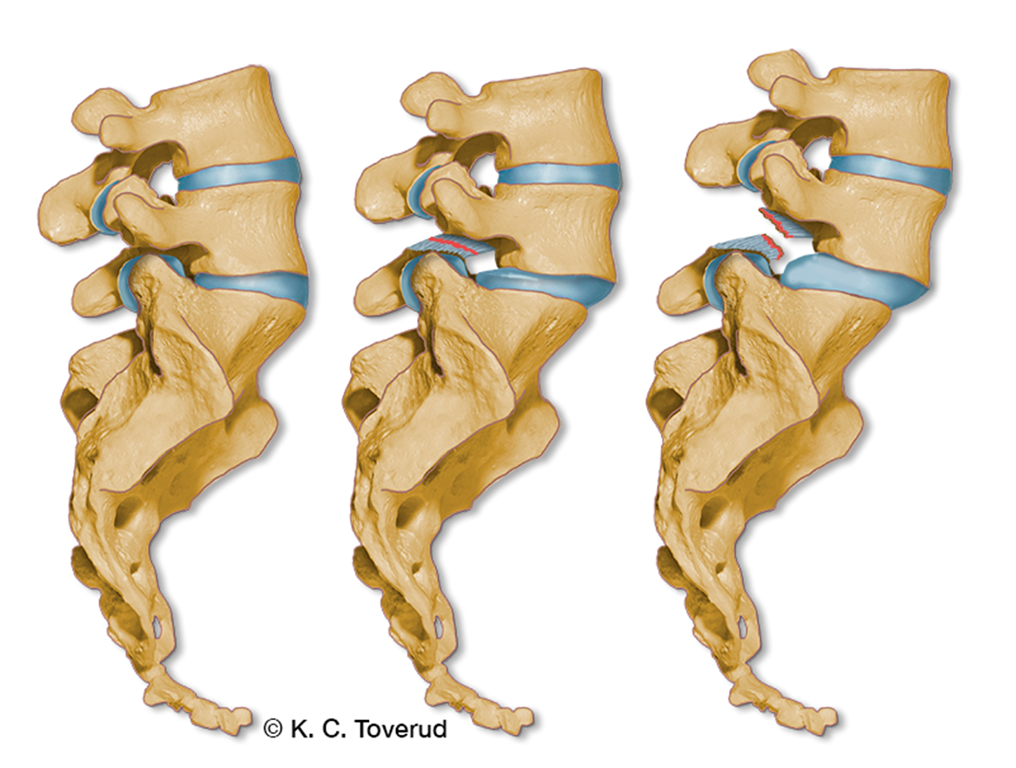
- Spondylolistese er en forskyvning av en ryggvirvel i forhold til den neste
- Forekommer hyppigst mellom virvel L4/L5 og L5/S1
- Skyldes en defekt i pediculus arcus vertebrae
- Degenerativ spondylolistese er vanligst og oppstår på grunn av aldersmessige forandringer i flere strukturer i ryggen, samt endringer i fasettleddene i ryggen. Denne formen forekommer oftere hos kvinner, personer eldre enn 50 år
- Istmisk spondylolistese er forårsaket av en defekt i bakre del av virvelbuen som oppstår i 6 til 16-årsalderen, men blir ofte ikke erkjent før i voksen alder
- Smertene sitter nederst i korsryggen, og kan av og til stråle nedover på bakside av lår. Det er ofte verst ved hyperekstensjon av ryggen. Å sitte gir ofte lindring av smertene
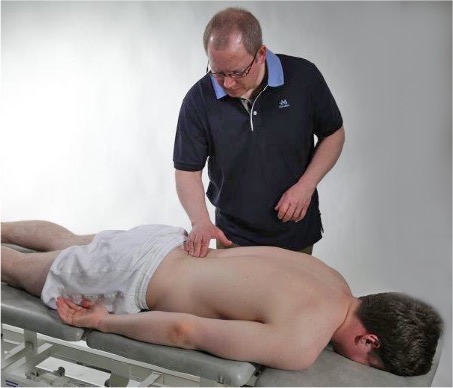
M. erector spinae
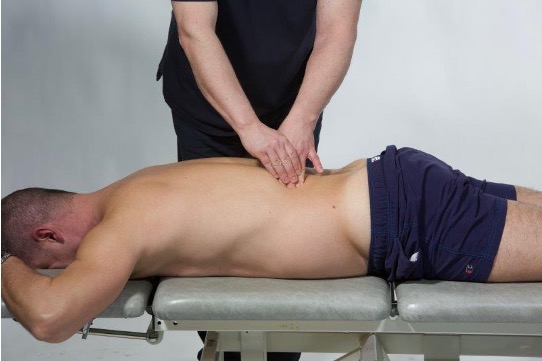
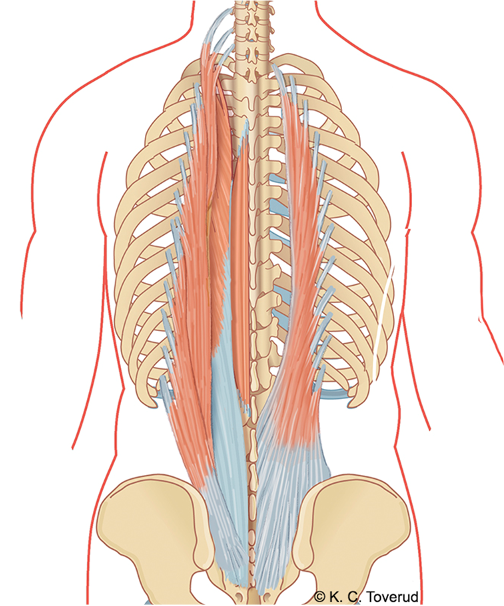
M. quadratus lumborum
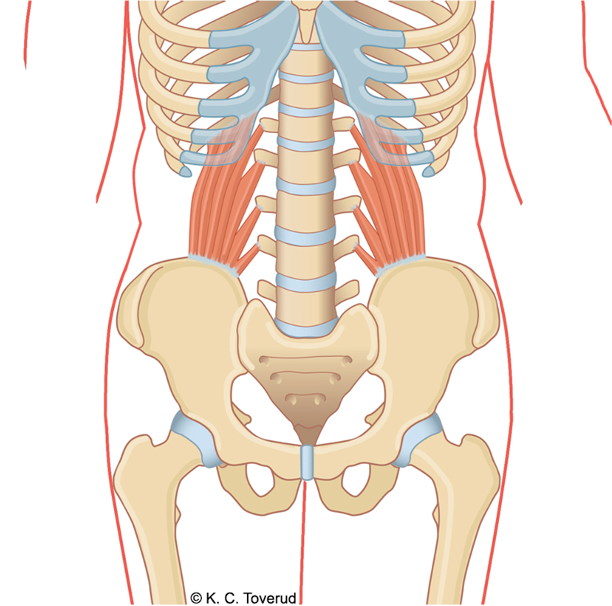
M. gluteus medius
I en klinisk MR studie av pasienter med smerter over trokanter fant man at nesten alle pasienter med smerter i området hadde tegn til tendinopati i M. gluteus medius. Trokanterbursitt ble kun funnet i 8% av tilfellene og i alle tilfellene ble det også samtidig påvist en tendinopati.
M. gluteus medius
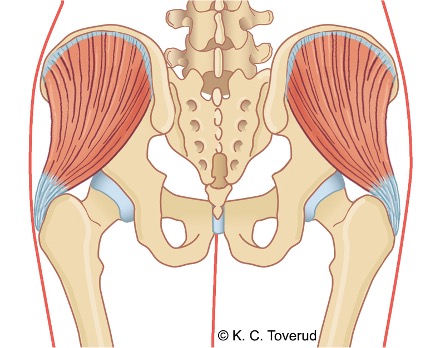
Smerteområde ved tendinopati i M. gluteus medius

Smerter Lig. iliolumbale
- Smerter lokalisert fra processus transversus L4 ned mot bekkenkanten, vanligst på grunn av overbelastning men også etter direkte traume mot området
- Reproduksjon av smertene ved spesifikke bevegelser, for eksempel langvarig stående arbeidsstilling eller i idrett (golf, tennis, volleyball) som innebærer vridning og hyperfleksjon/hyperekstensjonsbevegelser
- Lokal ømhet ved palpasjon over ligamentet
- Mest vanlig hos pasienter med hypermobilitet i lumbalcolumna, markert lumbal lordose og redusert styrke i kjernemuskulatur
- Vanlige differensialdiagnoser er smerter fra fasettledd, spondylose, myalgi, spondylartropati
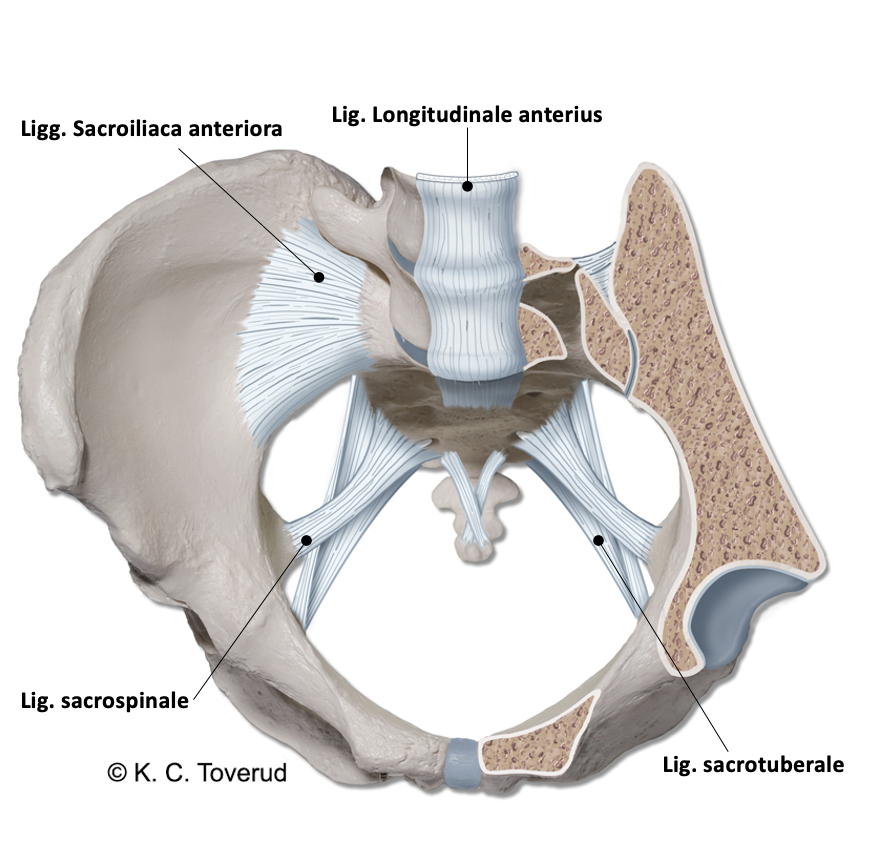
Refererte smerter
Artrose i fasettledd, myalgi og betennelse i ligamenter i korsryggen kan gi refererte smerter til bekken og lår
Ryggsmerter, refererte smerter
- Costovertebralledd
- Fasettledd
- Ligamenter
- Skiver
- Intercostalmuskulatur
- Ryggmuskulatur
- Bukning intervertebralskive
Vurdering av klinikk basert på funksjonsundersøkelse
Fokusområde: Integrere funn for kildeidentifikasjon, differensialdiagnostikk og beslutning om videre tiltak.
- Torakal smertevurdering:
- Bevegelsesapparat: Interkostalmyalgi; Tietzes (2.–3. kostosternalledd); fasettdegenerasjon (rotasjonsprovokasjon); kompresjonsfraktur; spondylartropati.
- Refererte smerter: Lunger, pleura, hjerte, aorta, GI (ulcus, gallestein/cholecystitt); herpes zoster før utslett.
- Strategi: Negativ bevegelsesfunksjon taler for viscerale/andre kilder; bruk palpasjon og røde flagg for videre utredning.
- Korsrygg: lokal vs. radikulær smerte:
- Lokal – vertebrogene: Spondylolistese, osteoporose/kompresjon, metastaser, inflammatorisk (ankyloserende spondylitt).
- Lokal – ikke-vertebrogene: Paraspinal myalgi, quadratus lumborum, lig. iliolumbale-overbelastning (yngre, bilaterale diffuse plager ved ståing).
- Unilateral lumbal: Fasett-slitasje, iliolumbale ligamenter, SI-leddsbetennelse.
- Radikulær: Dermatomal stråling; provokasjon i sittende; positiv SLR/slump; bekreft med nøkkelundersøkelser L2–S2.
- Stenosebilder:
- Sentral stenose: Spinal claudicatio; lindring i fleksjon/sittende; få objektive funn; funksjonell provokasjon (gangtest).
- Lateral stenose: Ensidig isjialgi; parestesier/nummenhet; beskjedne nevrologiske funn; sidebøy/rotasjon kan reprodusere.
- Algoritme for videre tiltak:
- Røde flagg (cauda equina, infeksjon, tumor, fraktur): Øyeblikkelig hjelp; MR/CT; kirurgisk vurdering.
- Radikulopati bekreftet (klinikk + tester): Konservativt (analgetika/NSAID, veiledet aktivitet); MR ved krafttap/progredierende nevrologi eller manglende bedring.
- Mekanisk lumbal smerte (uten radikulopati): Rehabilitering (core/gluteal kontroll), gradert eksponering, ergonomi; vurder fasett- og SI-leddpanel ved vedvarende unilateral smerte.
- Torakal smerter med negativ bevegelsesfunksjon: Utred viscerale årsaker (EKG/troponin, D-dimer/CT etter klinikk); røntgen ved frakturmistanke.
- Dokumentasjon og kommunikasjon:
- Registrer: Inspeksjon, bevegelsesutslag (inkl. fingertupp–gulv), Schober, springtest, palpasjonsfunn, spesialtester med side/grad, nevrologisk nøkkelstatus (L2–S2), vurdering og plan.
- Oppfølging: Re-evaluering etter tiltak (2–4 uker) med repeterte mål (Schober, gangdistanse, tå/helgange, smerteprovokasjon ved fleksjon/ekstensjon).
Smerter i thoracalcolumna er vanlig. Thoracalcolumna med ribben er den mest rigide delen av columna. I thoracalcolumna overføres vekt fra øvre del av kroppen til kroppens nedre deler. Hver thorakale ryggvirvivel danner mellom 6 til 13 leddforbindelser. De viktige leddforbindelsene er de mellom ribbena og de thorakale ryggvirvlene (de costotransverale og de costovertebrale leddforbindelsene). De danner stabiliteten i brystkassen. Omfanget av leddforbindelser gjør det vanskelig å komme fram til spesifikke diagnoser ved smertetilstander i ledd. Interkostal myalgi og Tietze syndrom kan gi kroniske smerter i brystkassen, ofte er disse lokalisert og kan kartlegges ved palpasjon. Den vanligste lokalisasjonen ved Tietze syndrom er i brusken i costosternalleddet på 2. og 3. ribben. Fasettleddene i thorakalcolumna er orientert slik at det kan skje en stor rotasjonsbevegelse her, særlig gjelder dette i de midtre thorakale ryggvirvlene. Degenerative forandringer i fasettleddene kan gi smerter ved aktiv og passiv rotasjonsbevegelse. Smerter fra skjelettet kan også skyldes thorakal kompresjonsfraktur etter falltraume, eller smerter kan oppstå på grunn av en langtkommen spondylartropati. Funksjonsundersøkelsen av thorakalcolumna tar primært sikte på å utelukke at smertene pasienten opplever kommer fra bevegelsesapparatet. Dersom man får negative svar på funksjonsundersøkelsen må man tenke på at det kan foreligge refererte smerter. Smerter i thoracalcolumna kan være refererte smerter fra de indre organer, lunger, aorta og hjerte. Vanlige tilstander som gir thorakale smerter er lungeemboli, pneumothorax, pleuritt, hjerteinfarkt og aortadisseksjon. Ulcussykdom i spiserør og ventrikkel og gallesten/galleblærebetennelse kan gi refererte smerter til brystkassen. Man skal også være oppmerksom på at herpes zoster kan gi thorakale smerter før det kommer til hudforandringer.
Ved den kliniske undersøkelsen av korsrygg må man først ta stilling til om smertene er lokaliserte smerter i korsryggen eller om korsryggsmertene er koblet til utstrålende smerter i benet. Dette får du et inntrykk av allerede ved den innledende undersøkelsen av aktive bevegelsesutslag i korsryggen, smerter kan utløses ved alle bevegelsesutslag men oftest ved ekstensjon og fleksjon. Er smertene lokalisert sentralt i korsryggen må du tenke på om årsaken skyldes degenerative forandringer i korsryggen (Vertebrogene smerter) eller om smertene er muskulære (Ikke-vertebrogene smerter).
Med vertebrogene smerter mener vi smerter som skyldes forandringer i benstrukturer, for eksempel spondylolistese, osteoporose, kompresjonsfraktur, metastaser eller revmatisk sykdom (for eksempel Mb Bechterev). Ikke-vertebrogene smerter skyldes smerter i ryggmuskulatur, vanligst ryggstrekkere og dypere muskulatur for eksempel m quadratus lumborum som kan palperes for å bekrefte klinisk mistanke.
Ryggsmerter kan også skyldes overbelastning av normale ligamentstrukturer i korsryggen. Vanligvis vil smerter fra ligamenter oftest sees hos yngre personer (< 30 år) som klager over diffuse bilaterale korsryggsmerter særlig etter lengere tids stående stilling. Det er vanligvis lite å finne ved klinisk undersøkelse av disse pasientene.
Hos noen pasienter med unilaterale korsryggsmerter kan årsaken være slitasje i fasettledd, skade i iliolumbale ligamenter eller betennelse i iliosacraledd. For å komme nærmere en klinisk diagnose må man undersøke fasettleddene ved Spring test og IS leddene ved iliosakraleddstester. Skade i iliolumbale ligamenter kan man få et inntrykk av ved palpasjon dersom klinikken ikke tyder på at årsaken sitter i fasettledd eller i IS ledd.
En del eldre pasienter med lokaliserte korsryggsmerter kan ha stenose, sentral spinal stenose eller lateral resesstenose. Ved klinisk undersøkelse av disse pasienten er det ofte få kliniske funn, de har ofte normal nevrologisk undersøkelse. Ved sentral spinal stenose kan pasienten fortelle om nummenhet og svakhet i leggene ved gange (spinal claudicatio), oftest får de økte smerter ved lengre tids stående stilling og ved undersøkelse kan aktiv ekstensjon ofte provosere fram symptomer. Ved lateral resesstenose kommer spinalnerven i klem i nevroforamina og kan gi en ensidig isjialgi, lite kliniske funn ved nevrologisk undersøkelse men pasientene klager ofte over nummenhet og «pins and needles» i legg/fot som kan følge spinalnervens dermatom. Dersom det foreligger skiveprolaps i ryggen vil de fleste pasientene klage over korsryggsmerter med utstrålende smerter i benet som følger et dermatom. De fleste pasientene forteller om smerteprovokasjon ved sittende stilling og ved undersøkelse vil de i stående stilling ved fleksjon og ekstensjon ofte kunne oppleve forverring av smertene. Slike pasienter må undersøkes nevrologisk med nervestrekktester (laseque og slump test) pluss orienterende nevrologisk status med tågang, helgange og knebøy. Dersom mistanke om prolaps styrkes gjennom disse orienterende innledende undersøkelsene må man fortsette med en mer detaljert nevrologisk undersøkelse av kraft, sensibilitet og reflekser for å avklare grad av nerverotaffeksjon og forsøke å bestemme hvilken nerverot som mest sannsynlig er i klem.
Spesialtester
Sluttkompetanse
- Gjøre relevant klinisk undersøkelse på en kyndig og skånsom måte
- Tolke kliniske funn og kunne sette opp tentative diagnoser
- Foreslå henvisning og behandling
Sist oppdatert
31.08.2021